Che cos’è?
Il melanoma amelanotico è una variante meno comune del melanoma pigmentato (2-10% dei casi). E’ composto da cellule (derivanti da melanociti) non producenti granuli di melanina, responsabile della colorazione della cute, della maggior parte dei dei nei e dei melanomi. Per l’assenza o la scarsità di colorazione, è anche definito “acromico”.
Come si presenta?
Il colore, generalmente, è rosa, rossastro, rosso-violaceo o, più raramente, simile a quello della cute circostante. Sebbene si possa presentare in tutte le sedi corporee, è più comune nelle aree maggiormente esposte al sole. Di rado, il melanoma amelanotico si può localizzare sotto una lamina ungueale. La quale risulterà danneggiata dal processo di espansione ed invasione della massa tumorale.
Come individuarlo?
I melanomi acromici sono in gran parte nodulari, di consistenza carnosa e non presentano asimmetria e irregolarità tipiche dei più comuni sottotipi di melanoma (ricordate la regola dell’ABCDE?). Possono presentarsi anche come macule rosse (“pink Lesions”) o papule con superficie liscia o ulcero-crostosa. Tenere a mente le 3 R (rosso, rialzato, cambiamento recente) può essere utile per individuarlo!
•Come si vede al dermatoscopio?
All’esame dermatoscopico si possono osservare all’interno della lesione dei vasi puntiformi o serpeggianti o lineari o “a forcina” irregolari, aree bianco-rossastre, punti e globuli irregolari e, se si riscontrassero piccole tracce di melanina, il sospetto che si possa trattare di un melanoma amelanotico diventerebbe sempre più concreto.
•Come si vedono i vasi al dermatoscopio?
Osservando i vasi annessi alla lesione, si può notare come la forma sia associata allo spessore della massa tumorale:
•Nel melanoma sottile i vasi sono puntiformi ed hanno una disposizione regolare.
•via, via che aumenta lo spessore, compaiono vasi di altre forme.
•nei melanomi con spessore superiore a 3 mm, si sviluppano in maniera predominante i vasi irregolari.
•Come si diagnostica?
Un’accurata valutazione della lesione, dell’anamnesi e della storia clinica può orientare il dermatologo verso la corretta diagnosi. Anche quando il solo aspetto clinico non appare sospetto o mima una lesione benigna (non cancerosa!). Se localizzato in sede plantare, il melanoma amelanotico può essere confuso con ulcerazioni diabetiche o con comuni verruche o eczema.
•Ci sono dei sottotipi?
Valutando l’assenza di pigmento, il melanoma amelanotico può essere un sottotipo poco differenziato del melanoma tipico (ovvero, con cellule di aspetto molto diverso da quelle normali). Oppure, può originare da un melanoma che ha perso le sue caratteristiche tipiche (“de-differenziato”). O ancora, le cellule della massa tumorale possono mantenere la loro identità melanocitica ma acquisire la “multipotenza”. La capacità di assumere fenotipi diversi (aspetto e caratteristiche diverse)
•Come lo definiamo in base al pigmento?
In particolare:
-un melanoma che non produce alcuna traccia di melanina è amelanotico (sensu strictu);
-se costituito esclusivamente da una linea cellulare a bassa produzione di pigmento è “ipopigmentato”, mentre è definito “parzialmente pigmentato” se presenta una sezione (principalmente un nodulo) con contenuto di melanina nullo /scarso all’interno del tumore pigmentato;
-è ipomelanotico (con ridotta quantità di pigmento) con componenti del tutto prive di melanina.
•Quali sono i fattori di rischio principali?
I fattori di rischio per lo sviluppo del melanoma amelanotico includono l’invecchiamento, (sebbene il melanoma amelanotico rappresenti una percentuale significativa di melanoma in età pediatrica) e l’esposizione ai raggi UV, in particolare nelle persone anziane con foto danneggiamento cronico.
•Prognosi e metastasi?
Per quanto concerne la prognosi, è simile a quella dei melanomi pigmentati. Il fattore più rilevante è lo spessore della lesione al momento dell’asportazione. Tanto più la massa tumorale invade in profondità i tessuti sottostanti, tanto più è probabile che diffonda in altre sedi. Le metastasi sono rare per i melanomi sottili (< 0,75 mm). Mentre i più spessi di 4,0 mm hanno un rischio più elevato del 40%.
Fonti:
http://eknygos.lsmuni.lt/springer/593/204-212.pdf
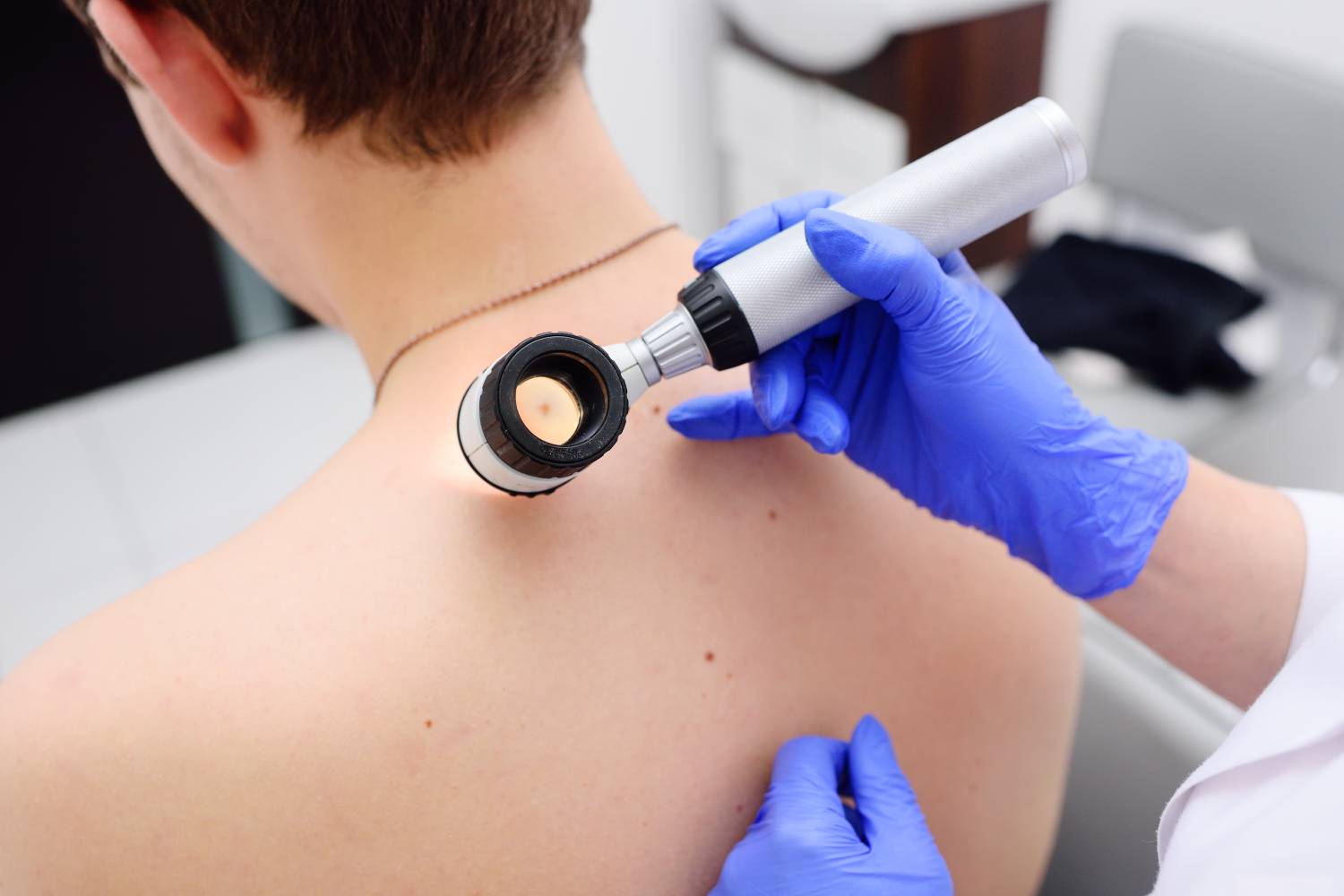
CASO CLINICO – Melanoma Amelanotico
Nell’immagine potete vedere un piccolo melanoma amelanotico, 0,8 mm Breslow (il sistema classificativo basato sull’effettivo spessore del melanoma in millimetri dallo strato granuloso della cute fino al punto di massima infiltrazione), sul dorso di un maschio di 31 anni.

Attenzione: mentre il sottotipo di melanoma più comune mostra delle fronde di pigmento marrone a livello del polo inferiore, la lesione in questione è prevalentemente priva di pigmento. Quindi, è indicata come “amelanotica”.
Il trattamento
Per quanto riguarda il trattamento, la lesione è stata completamente rimossa e, non presentando un alto grado di invasività, non è stata eseguita la biopsia del linfonodo sentinella. (l’intervento chirurgico volto a verificare la presenza di cellule tumorali a livello linfonodale).
Nel follow-up il paziente non ha avuto recidive. Ma ha continuato a sviluppare diversi altri tumori cutanei e lesioni precancerose che hanno richiesto un ulteriore trattamento.
N.B. Aguzza la vista! Un piccolissimo carcinoma basocellulare nodulare perlescente (perlaceo) può essere visto nella parte superiore dell’immagine.
Sei riuscito a trovarlo?
Fonte:
https://www.skincancer.net.au/amelanotic-melanoma-pictures
Natalia Camilla Di Vizio
Studentessa di Medicina e Chirurgia dell’Università Cattolica del Sacro Cuore – sede di Roma